Bác sĩ 2 bệnh viện lớn cứu thai phụ bị nhau xâm lấn ăn xuyên qua cơ tử cung
Người phụ nữ mang thai ở tuần 30 bị suy tim, phù phổi trên nền thai nhau tiền đạo, nhau cài răng lược; tràn dịch màng ngoài tim, suy tim và biến chứng bệnh lupus.
Ngày 6-5, Bệnh viện Từ Dũ (TP HCM) cho biết các bác sĩ tại đây vừa kết hợp với ê-kíp bác sĩ Bệnh viện Chợ Rẫy (TP HCM) cứu sống 2 mẹ con sản phụ P.T.D.H (31 tuổi, ngụ tỉnh Tiền Giang) bị nhau xâm lấn bất thường, ăn xuyên cơ tử cung và các cơ quan lân cận gây biến chứng nghiêm trọng.

Các bác sĩ Bệnh viện Từ Dũ thăm khám cho chị H. sau phẫu thuật. (Ảnh: Bệnh viện cung cấp)
Trải qua cơn thập tử nhất sinh, chị H. kể cách đây 10 năm, chị bị lupus ban đỏ và điều trị ổn định tại Bệnh viện Chợ Rẫy. Sau khi chị mang thai được 25 tuần, các bác sĩ phát hiện nhau tiền đạo, theo dõi nhau cài răng lược thể INCRETA – PERCRETA (nhau xâm lấn bất thường, ăn xuyên qua cơ tử cung và các cơ quan lân cận).
Đến ngày 15-4, khi thai được 28 tuần tuổi, chị H. thấy mệt, khó thở và phù chân - tay nhiều nên đến Bệnh viện Chợ Rẫy tái khám. Chị được phát hiện diễn tiến bệnh lupus trở nặng, có biến chứng tổn thương thận, viêm phổi, nhiễm trùng tiểu nên nhập viện điều trị.
Sau khi xuất viện được 1 ngày, chị H. tiếp tục bị sưng - phù nề vùng âm hộ nên gia đình đưa vào cấp cứu tại Bệnh viện Từ Dũ vào ngày 28-4. Tại đây, các bác sĩ ghi nhận có tình trạng phù toàn thân kèm huyết áp cao, tràn dịch đa màng. Chị được điều trị hạ áp, ngừa co giật tại Khoa Sản A và tiếp tục điều trị theo toa thuốc của Bệnh viện Chợ Rẫy.
22 giờ cùng ngày, chị H. thấy mệt nhiều kèm khó thở, nồng độ ô-xy máu giảm nên được chuyển lên khu hồi sức tích cực theo dõi sát.
Đến sáng 30-4, tình hình không cải thiện, có khả năng diễn tiến đến suy tim, phù phổi trên nền nhau tiền đạo, nhau cài răng lược, lupus có biến chứng thận - viêm phổi.
Các bác sĩ Bệnh viện Từ Dũ đã hội chẩn liên chuyên khoa nội viện và ngoại viện với ê-kíp chuyên khoa tim mạch Bệnh viện Chợ Rẫy. Sau khi siêu âm tim, tiếp tục phát hiện thai phụ tăng áp động mạch phổi, tràn dịch màng ngoài tim, suy tim… Vì vậy, ê-kíp thống nhất chấm dứt thai kỳ để cải thiện tình hình sức khỏe cho mẹ.
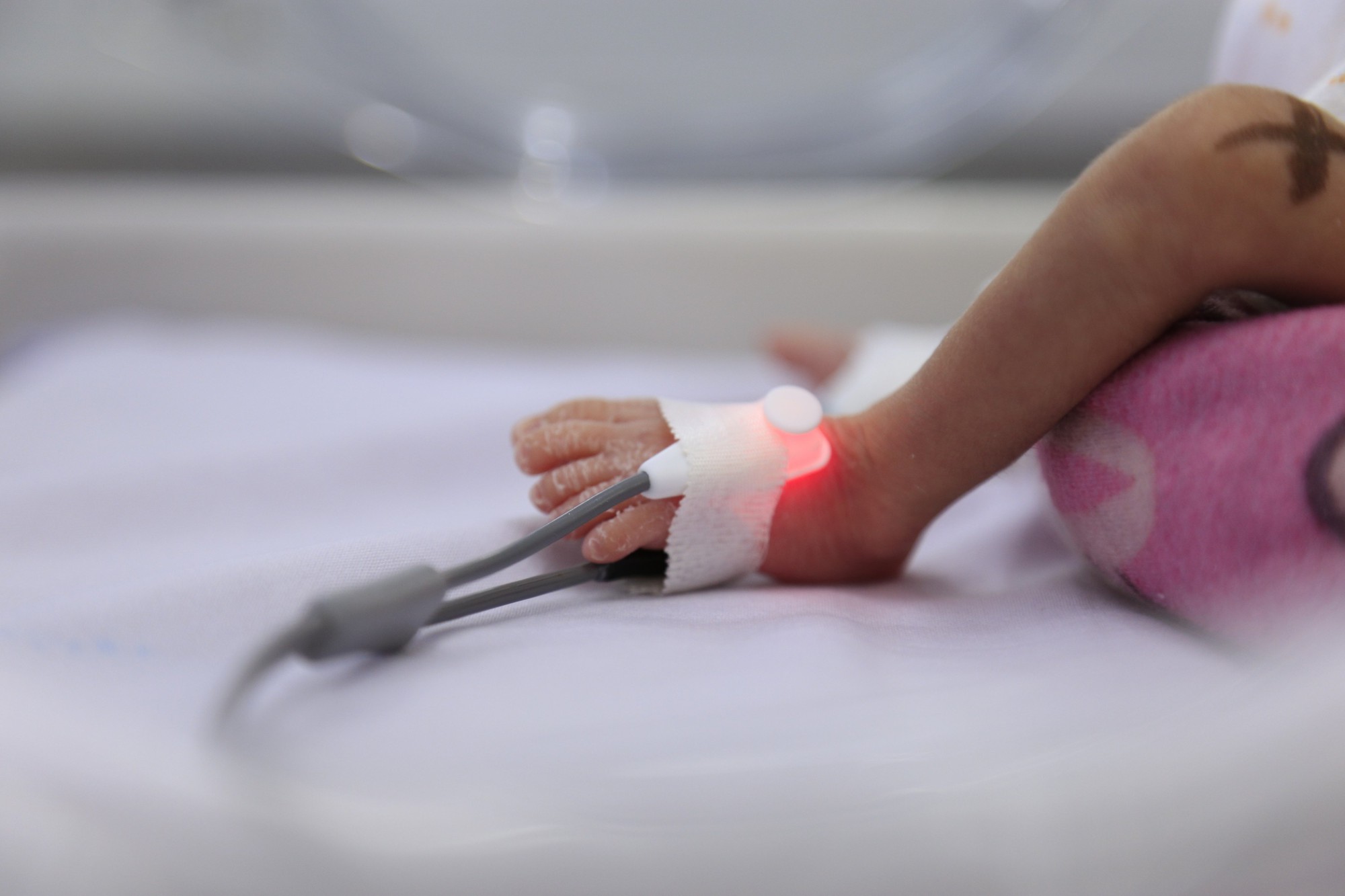
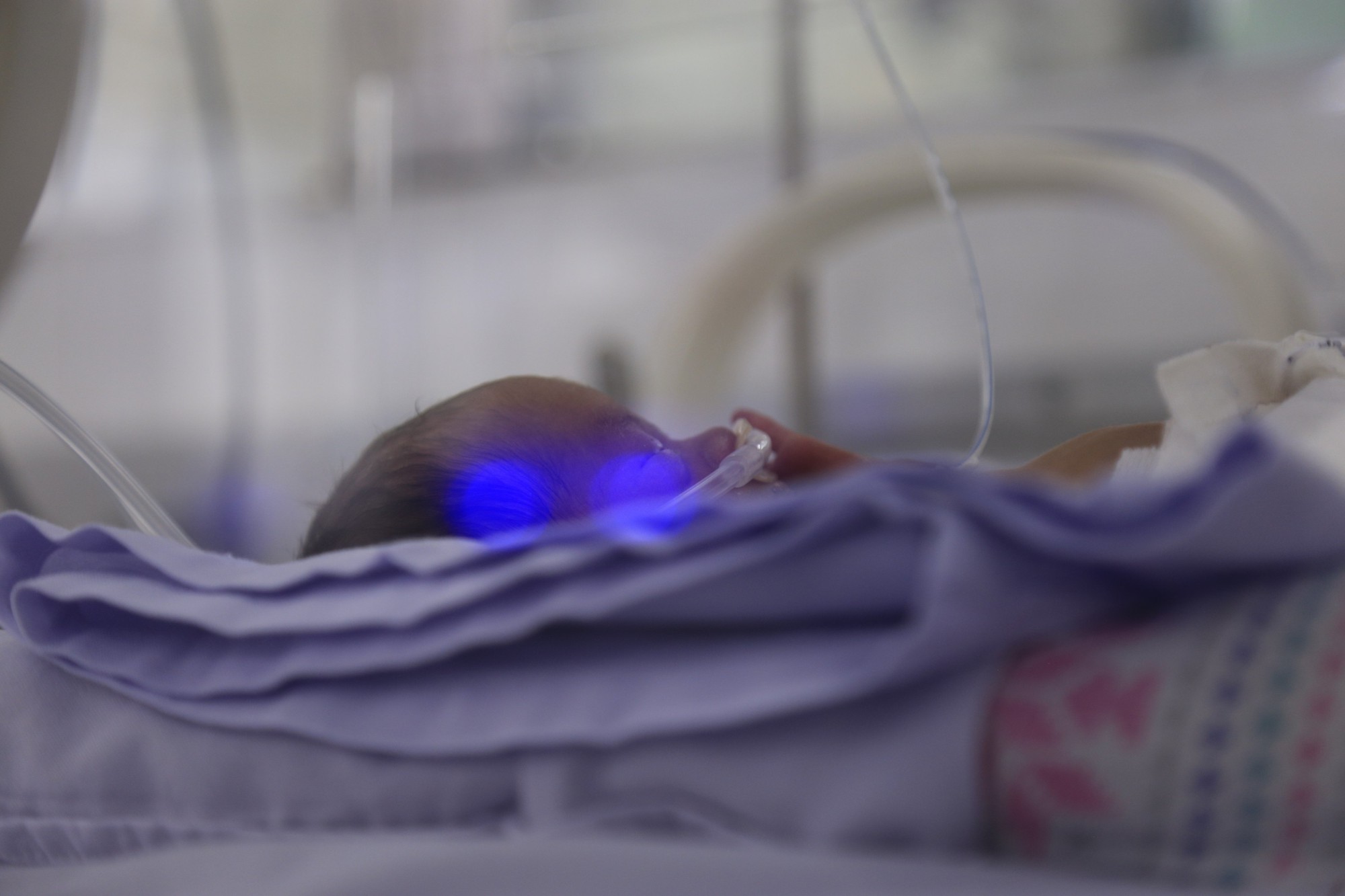
Bé gái sau khi chào đời đã được chăm sóc và hiện đã bú tốt, có thể tự thở ôxy qua mũi. (Ảnh: Bệnh viện cung cấp)
Đây là trường hợp mổ khó, nguy cơ mất nhiều máu trên tổng trạng nhiều bệnh nền. Bắt đầu ca mổ, các bác sĩ ghi nhận trong bụng chị H. có khoảng 1.600 ml máu sậm loãng và 1.000 gram máu cục; đại tràng ngang và mạc nối lớn dính chặt vào đáy và góc tử cung cùng nhiều bộ phận khác. Các bác sĩ đã mổ lấy ra bé gái nặng 1.150 gram an toàn và cắt hoàn toàn tử cung cùng phần phụ.
Tiếp tục thám sát vùng gan, các bác sĩ phát hiện có nhiều dây dính, máu cục. Nghi ngờ vỡ gan nên Bệnh viện Từ Dũ tiếp tục mời thêm ê-kíp ngoại gan mật Bệnh viện Chợ Rẫy sang hỗ trợ. Sau 6 giờ phẫu thuật, bệnh nhân mất 5.200 ml máu, phải truyền 8 đơn vị hồng cầu lắng 350 ml, 8 đơn vị huyết tương tươi đông lạnh 200 ml, 8 đơn vị kết tủa lạnh 80 ml, 18 đơn vị tiểu cầu đậm đặc.
Hiện sức khỏe của chị H. đã ổn định, vết mổ khô, các ống dẫn lưu không ra thêm dịch, có thể vận động tại chỗ. Riêng bé gái đã tập bú tốt và có thể tự thở với ôxy qua mũi.
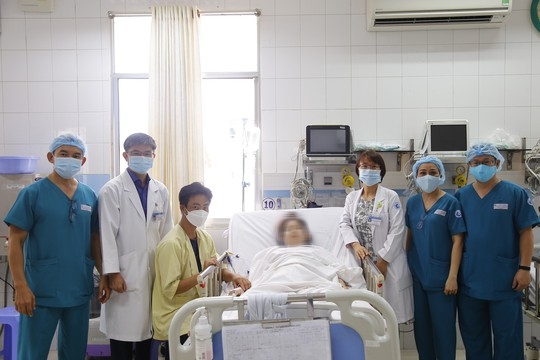
Các bác sĩ thăm hỏi, động viên và chúc mừng 2 mẹ con chị H. đã qua cơn thập tử nhất sinh. (Ảnh: Bệnh viện cung cấp)
Theo Bệnh viện Từ Dũ, đây là trường hợp mổ đặc biệt phức tạp tại bệnh viện từ trước đến nay. Sau mổ, bệnh nhân phải đối diện với nhiều nguy cơ như chảy máu thứ phát, nhiễm trùng vết mổ, thuyên tắc mạch và các nguy cơ từ việc truyền máu khối lượng lớn.