BV Truyền máu Huyết học nói gì khi bị phản ứng ‘máu hiến sao đem xuất khẩu’?
Ngay sau khi Bệnh viện Truyền máu Huyết học TP.HCM công bố lần đầu tiên Ngân hàng máu của bệnh viện này đạt chuẩn châu Âu và có thể xuất khẩu huyết tương thì lập tức, nhiều người dân phản ứng “máu hiến dư thừa sao xuất khẩu?”
Việt Nam chưa sản xuất được huyết tương cao cấp
Trao đổi với phóng viên Báo Phụ Nữ TP.HCM, chiều 9/4 bác sĩ CK2 Phù Chí Dũng – Giám đốc Bệnh viện Truyền máu Huyết học TP.HCM – giải thích: Trước đây, khi Ngân hàng máu chưa đạt chuẩn GMP (thực hành sản xuất tốt) chuẩn châu Âu thì bệnh viện nhận nguồn máu hiến toàn phần (chứa hồng cầu, tiểu cầu, huyết tương…) sẽ đem quay ly tâm, tách ra thành 3 chế phẩm máu gồm: hồng cầu lắng (điều trị cho bệnh nhân thiếu máu), tiểu cầu pool lọc bạch cầu (cho bệnh nhân chảy máu như sốt xuất huyết), huyết tương tươi.

Riêng huyết tương tươi, Ngân hàng máu tiếp tục điều chế ra thêm 2 chế phẩm máu cho người bệnh sử dụng là: kết tủa lạnh (chứa yếu tố VIII điều trị cho bệnh nhân máu khó đông – Hemophilia A) và huyết tương đông lạnh (chứa yếu tố IX, điều trị cho bệnh nhân máu khó đông nhóm Hemophilia B).
Nhưng 2 chế phẩm từ huyết tương tươi này thường chỉ dùng cho người bệnh nhẹ. Còn khi bệnh rơi vào tình trạng nặng như chảy máu ở những vị trí não, xuất huyết cơ vùng cổ, não, xuất huyết đường tiêu hoá, vùng bẹn... buộc phải sử dụng các chế phẩm yếu tố VIII, yếu tố IX làm từ huyết tương nhập khẩu.

Bác sĩ Phù Chí Dũng - Giám đốc Bệnh viện Truyền máu Huyết học TP.HCM đang giải thích lý do Việt Nam chưa sản xuất được các sản phẩm Albumin, Gammaglobulin...
Bởi sản phẩm nước ngoài được cô đặc trong lọ, tiện lợi khi sử dụng, thậm chí có thể sử dụng tại nhà. Còn muốn sử dụng sản phẩm trong nước thì phải đưa vào cơ thể một thể tích lớn có thể gây phù phổi.
Hiện Việt Nam ước tính có khoảng 6.000 người mắc bệnh máu khó đông, nhưng ngành y tế chỉ mới quản lý được 3.200 bệnh nhân, còn 2.800 người chưa được phát hiện bệnh. Ở nhóm bệnh nhân máu khó đông phải sử dụng kết tủa lạnh và huyết tương đông lạnh suốt đời. Nhiều bệnh nặng buộc phải nhập các sản phẩm từ nước ngoài.
"Tôi đi nhiều nước trên thế giới, nhưng các nước đều khẳng định việc dùng kết tủa lạnh và huyết tương đông lạnh chỉ có ở nước nghèo và Việt Nam sử dụng" - bác sĩ Dũng chia sẻ.
Tuy nhiên, Ngân hàng máu đạt chuẩn châu Âu ra đời chỉ mới chứng nhận cho chất lượng nguồn máu của Việt Nam an toàn như các Ngân hàng máu ở các nước phát triển, chứ không có nghĩa có Ngân hàng máu của Bệnh viện Truyền máu Huyết học TP.HCM sản xuất được các chế phẩm chứa yếu tố VIII, yếu tố IX như các nước nên buộc phải chuyển huyết tương tươi ra nước ngoài sản xuất giúp Việt Nam.
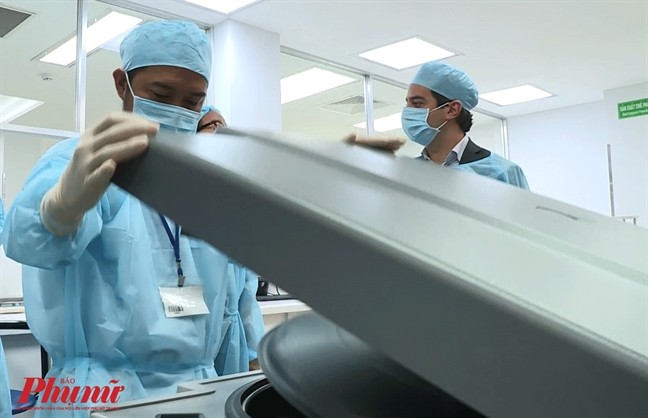
Ngân hàng máu của Bệnh viện Truyền máu Huyết học TP.HCM quay ly tâm máu toàn phần từ người hiến
Ở các nước, Ngân hàng máu đạt chuẩn GMP châu Âu sẽ không dùng huyết tương tươi để sản xuất chế phẩm kết tủa lạnh và huyết tương đông lạnh mà đưa cho một nhà máy đạt chuẩn sản xuất ra tiếp các chế phẩm như: yếu tố VIII, yếu tố IX, Albumin (điều trị trong các trường hợp giảm albumin do suy thận, xơ gan, bệnh nhân suy dinh dưỡng bị phù, phù màng tim, màng phổi không thở được), Gammaglobuline (điều trị bệnh tay chân miệng, suy giảm miễn dịch; nếu thiếu trong khi dịch bệnh xảy ra thì tỷ lệ tử vong rất cao).
Tất cả các sản phẩm này Việt Nam phải nhập khẩu, giá thành Albumin, Gammaglobulin đến vài triệu đồng/lọ.
Vì hiện nay, Việt Nam chưa có nhà máy sản xuất được các chế phẩm này nên Ngân hàng máu đạt chuẩn châu Âu của Bệnh viện Truyền máu Huyết học TP.HCM có ý định chuyển nguồn huyết tương đạt chuẩn sang nhờ các nước châu Âu "gia công" giúp rồi chuyển về lại cho người bệnh Việt Nam sử dụng. Bởi trước đây khi chưa có Ngân hàng máu chuẩn châu Âu, các nước trên thế giới không chịu nhận huyết tương thô từ Việt Nam để sản xuất ra các chế phẩm này.

Bác sĩ Phù Chí Dũng - Giám đốc Bệnh viện Truyền máu Huyết học TP.HCM
Người bệnh điều trị giá rẻ nhờ nước ngoài sản xuất "huyết tương"
Bác sĩ Phù Chí Dũng khẳng định: "Thực tế, bệnh viện không dư thừa huyết tương nhưng chúng tôi muốn sản phẩm huyết tương đưa đi các nước "chế biến" thay, sẽ giảm được chi phí rất nhiều, thay thế dần sản phẩm nhập khẩu.
Lúc này, chi phí điều trị cho người bệnh giảm xuống, ngân sách bảo hiểm y tế cũng đỡ nặng gánh hơn. Nhưng quan trọng nhất vẫn là quyền lợi của người bệnh được sử dụng chế phẩm máu rẻ hơn, nguồn máu an toàn...
Mặt khác, theo quy định của các nước trên thế giới, chế phẩm máu của nước nào thì nước đó sử dụng, thậm chí châu Âu cũng không sử dụng Albumin, Gammaglobulin của Mỹ, chẳng qua vì Việt Nam không sản xuất được buộc phải dùng! Do đó, người dân đừng hiểu lầm xuất khẩu huyết tương là bán cho nước ngoài, vì Việt Nam còn không đủ dùng cho người bệnh".
Cũng theo bác sĩ Phù Chí Dũng, với những chế phẩm máu được nước ngoài gia công khi trả về Việt Nam thì lúc này việc quản lý các chế phẩm này không còn do Bệnh viện Truyền máu Huyết học TP.HCM quyết định mà phải được Bộ Y tế, Sở Y tế và các ban ngành liên quan quy định giá, vận chuyển cho cơ sở nào… chứ không đơn thuần như nhiều người nghĩ.
Theo Tổ chức Y tế thế giới (WHO): Hiện Việt Nam chỉ có 1,5% dân số hiến máu với khoảng 1,5 triệu đơn vị máu/năm. Dự tính đến 2020 mới đạt chuẩn của thế giới là 2% dân số hiến máu với 2 triệu đơn vị máu/năm. Ở các nước châu Âu có hơn 4% dân số hiến máu tình nguyện.