Chọn lọc phôi không mang gen bệnh: Kỹ thuật giúp vợ chồng mang gen bệnh hiếm có thể sinh con khoẻ mạnh
Kỹ thuật "Chọn lọc phôi không mang gen bệnh bằng xét nghiệm di truyền tiền làm tổ (PGT-M)" đã giúp nhiều cặp vợ chồng sinh con khoẻ mạnh dù mang gen bệnh hiếm.
Kỹ thuật này đã được bệnh viện Mỹ Đức ứng dụng và vinh dự nhận giải thưởng Thành tựu Y khoa Việt Nam 2023.
Để giúp các cặp vợ chồng hiểu rõ hơn về kỹ thuật này, BS.CK.1. Hà Nhật Anh - Trưởng Đơn vị Hỗ trợ sinh sản Mỹ Đức - Bệnh viện Mỹ Đức TP.HCM, đã có những chia sẻ sau đây:

BS.CK.1. Hà Nhật Anh - Trưởng Đơn vị Hỗ trợ sinh sản Mỹ Đức - Bệnh viện Mỹ Đức TP.HCM
Chào bác sĩ! Xin bác sĩ cho biết thế nào là kỹ thuật PGT-M?
PGT-M là kỹ thuật được ứng dụng trong quy trình thụ tinh trong ống nghiệm - IVF. Đây là kỹ thuật xét nghiệm di truyền tiền làm tổ bệnh đơn gen, giúp kiểm tra bộ gen của phôi từ giai đoạn rất sớm.
Nhờ kỹ thuật này, bác sĩ có thể phát hiện ra các đoạn bất thường trên 1 gen cụ thể được di truyền từ bố mẹ. Theo đó, các phôi mang gen bệnh sẽ bị loại bỏ. Chỉ những phôi khỏe mạnh mới được chuyển vào trong buồng tử cung của mẹ, giúp tăng cơ hội đậu thai và sinh ra những đứa con khỏe mạnh, không mang đột biến di truyền qua các thế hệ sau.
Tỷ lệ người mắc các bệnh lý di truyền đơn gen trong cộng đồng có cao không và hậu quả của những bệnh này thưa bác sĩ?
Bệnh lý di truyền đơn gen hiếm gặp là các bệnh lý di truyền có tần suất mắc bệnh rất thấp, ước tính khoảng 200.000 người thì mới có 1 người mắc bệnh. Tuy nhiên, các trường hợp bệnh này rất đa dạng, có trường hợp chưa từng gặp thì không biết có tồn tại trường hợp như vậy. Một số bệnh lý đã được phát hiện có thể kể đến như: teo cơ tủy, loạn dưỡng cơ Duchenne, tan máu bẩm sinh (Thalassemia), máu khó đông (Hemophilia)...
Khoảng 50% dị tật ở thai nhi có nguyên nhân từ đột biến gen. Hậu quả của nhóm bệnh lý này thường rất nghiêm trọng như gây sẩy thai, lưu thai, phù thai, bất thường đa cơ quan như đầu nhỏ; xương ngắn, cong; thừa/thiếu ngón tay/chân, suy giảm trí tuệ, thiếu máu tán huyết,…
Trẻ mang đột biến gen thường không sống đến tuổi trưởng thành, đồng thời cần phải có những can thiệp về y tế trong thời gian dài. Thêm nữa, nếu đây là đột biến được di truyền từ bố mẹ thì những người con tiếp theo của cặp vợ chồng có nguy cơ tiếp tục xuất hiện các dị tật giống trẻ bệnh đầu tiên.
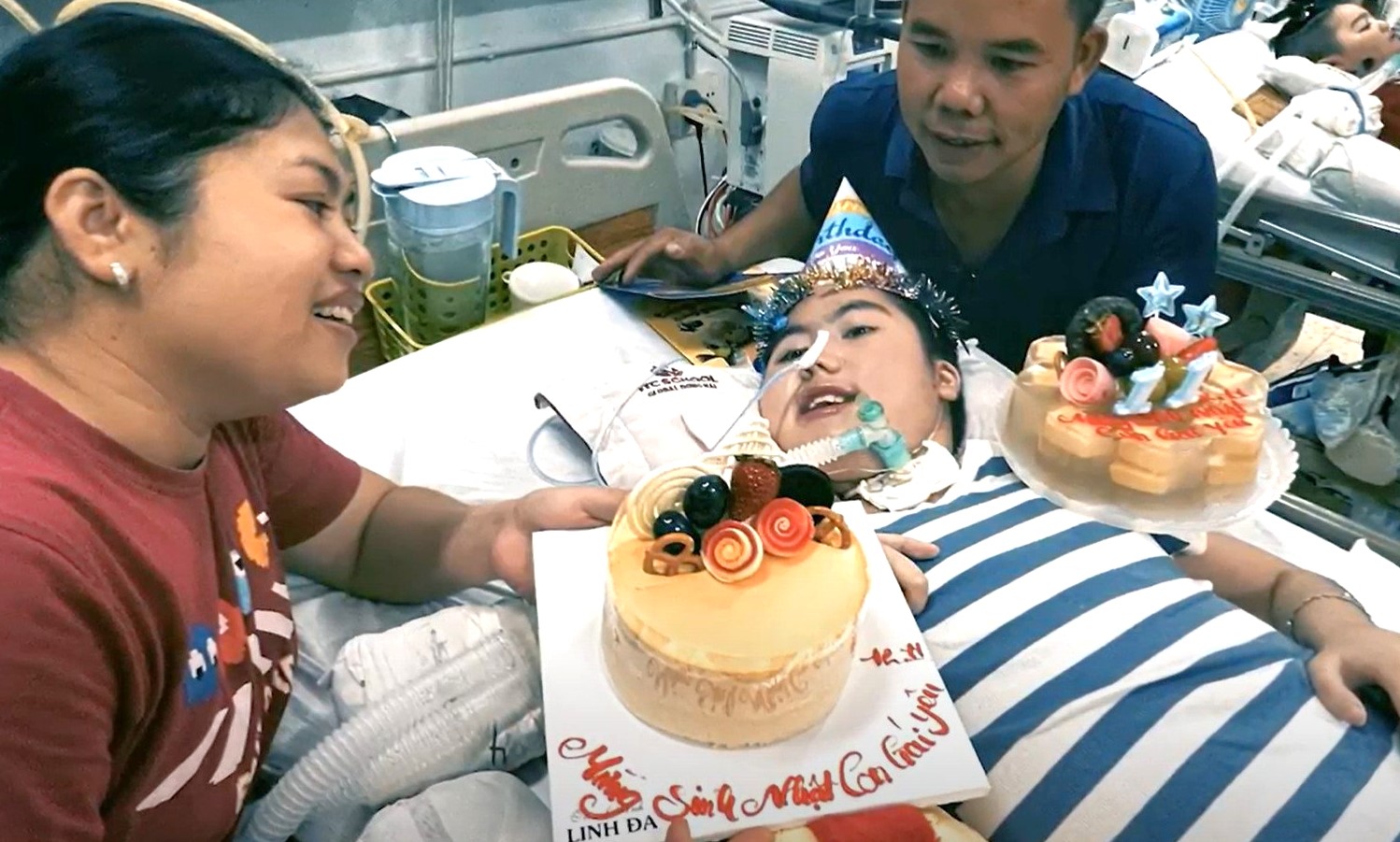
Trẻ mang bất thường di truyền đơn gen được sinh ra với dị tật bẩm sinh (Ảnh sử dụng đã được sự đồng ý của gia đình)
Thông thường, các cặp vợ chồng đến điều trị tại IVFMD cần nhờ đến sự can thiệp của kỹ thuật này thường rơi vào những trường hợp nào thưa bác sĩ?
Có những anh chị đến khám vì không thể thụ thai tự nhiên nhưng cũng có những trường hợp vẫn có con tự nhiên được nhưng bị hỏng thai, sảy thai nhiều lần, thậm chí có những bé mang bất thường di truyền từ bụng mẹ.
Có những trường hợp ba mẹ là người lành mang gen bệnh, tức về mặt sức khỏe họ hoàn toàn không có bất cứ biểu hiện bất thường nào nhưng khi 2 vợ chồng kết hôn thì con sinh ra sẽ có xác suất mang 2 gen ẩn của 2 vợ chồng rất cao, có thể dẫn đến hiện tượng sảy thai, thai lưu, thai ngừng phát triển hoặc khi sinh ra sức khỏe của trẻ sẽ bị ảnh hưởng nặng nề, thậm chí trẻ có thể qua đời khi tuổi đời còn rất nhỏ.
Bên cạnh đó, cũng có những trường hợp nghi ngờ mắc các bệnh đơn gen hiếm gặp khi đã có người thân trong gia đình mắc bệnh, từng sinh con mắc bệnh… nên chủ động thăm khám.
Do đó, lời khuyên là nếu người bệnh có tiền sử từng chấm dứt thai kỳ do thai dị tật bẩm sinh, từng sinh con mắc bệnh di truyền, gia đình có tiền sử mắc bệnh di truyền, mẹ lớn tuổi (trên 35 tuổi)… nên thăm khám sớm và nên thực hiện IVF kết hợp kỹ thuật PGT-M nếu muốn sinh con khỏe mạnh.
Quy trình thực hiện kỹ thuật PTG-M là như thế nào, có phức tạp không?
Cho đến nay, có khoảng 5.000 bệnh lý đơn gen hiếm gặp được biết đến có liên quan đến 22.000 gen trong cơ thể con người. Có những bệnh lý cùng triệu chứng lâm sàng nhưng do các gen khác nhau gây bệnh và ngược lại. Do đó, việc phân tích các triệu chứng lâm sàng và các gen đột biến liên quan để tìm được gen mục tiêu gây bệnh là công việc vô cùng khó khăn, phức tạp, đòi hỏi nhiều thời gian, công sức.

BS phối hợp với Tổ tư vấn di truyền thảo luận để quyết định chọn phôi khỏe mạnh chuyển vào tử cung người vợ.
Tại đơn vị HTSS Mỹ Đức, sau khi tổ di truyền tìm và xác định nguyên nhân di truyền gây bệnh, cá thể hóa cho từng loại đột biến của mỗi gia đình, các cặp vợ chồng sẽ được chỉ định thực hiện IVF kết hợp kỹ thuật PTG-M.
Sau khi thực hiện IVF kết hợp xét nghiệm di truyền PGT-M, dựa trên kết quả di truyền phôi, cặp vợ chồng sẽ được tư vấn lựa chọn phôi chuyển theo thứ tự ưu tiên chuyển phôi. Phôi hoàn toàn không mang gen đột biến gây bệnh sẽ được ưu tiên chuyển.
Tuy nhiên, trong trường hợp cặp vợ chồng không có phôi hoàn toàn không mang gen bệnh đột biến thì các phôi dị hợp, tức là phôi chỉ di truyền đột biến của bố hoặc mẹ sẽ được chuyển và trẻ sinh ra sẽ là người lành mang gen bệnh giống bố hoặc mẹ. Các phôi mang gen đột biến di truyền của cả bố lẫn mẹ sẽ không được sử dụng.
Sau khi chuyển phôi, chuyên viên tư vấn di truyền và bác sĩ tiếp tục theo dõi, hỗ trợ chăm sóc, sàng lọc tiền sinh/sơ sinh để đảm bảo một em bé khỏe mạnh được sinh ra.
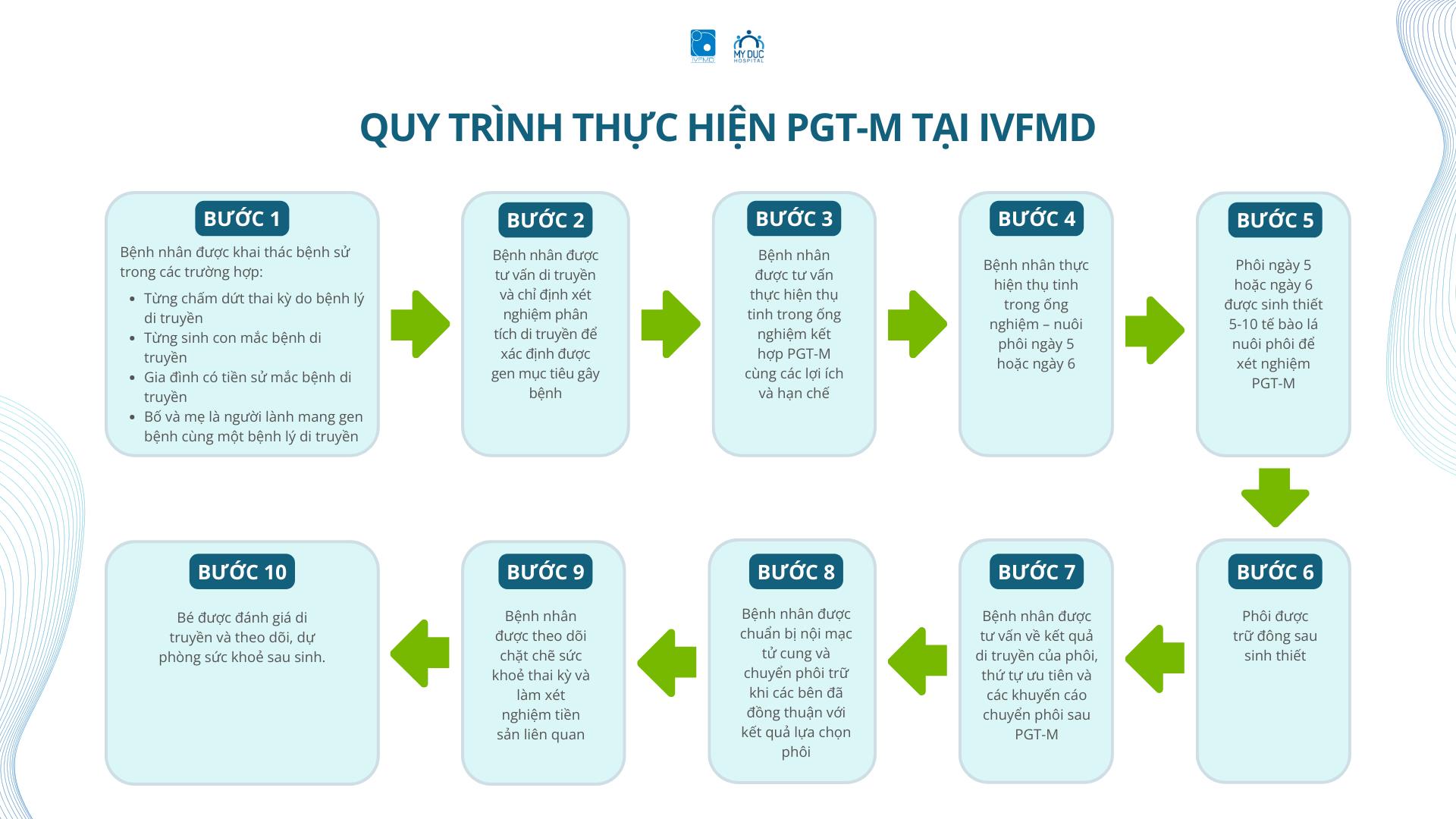
Tóm tắt quy trình thực hiện kỹ thuật PGT-M
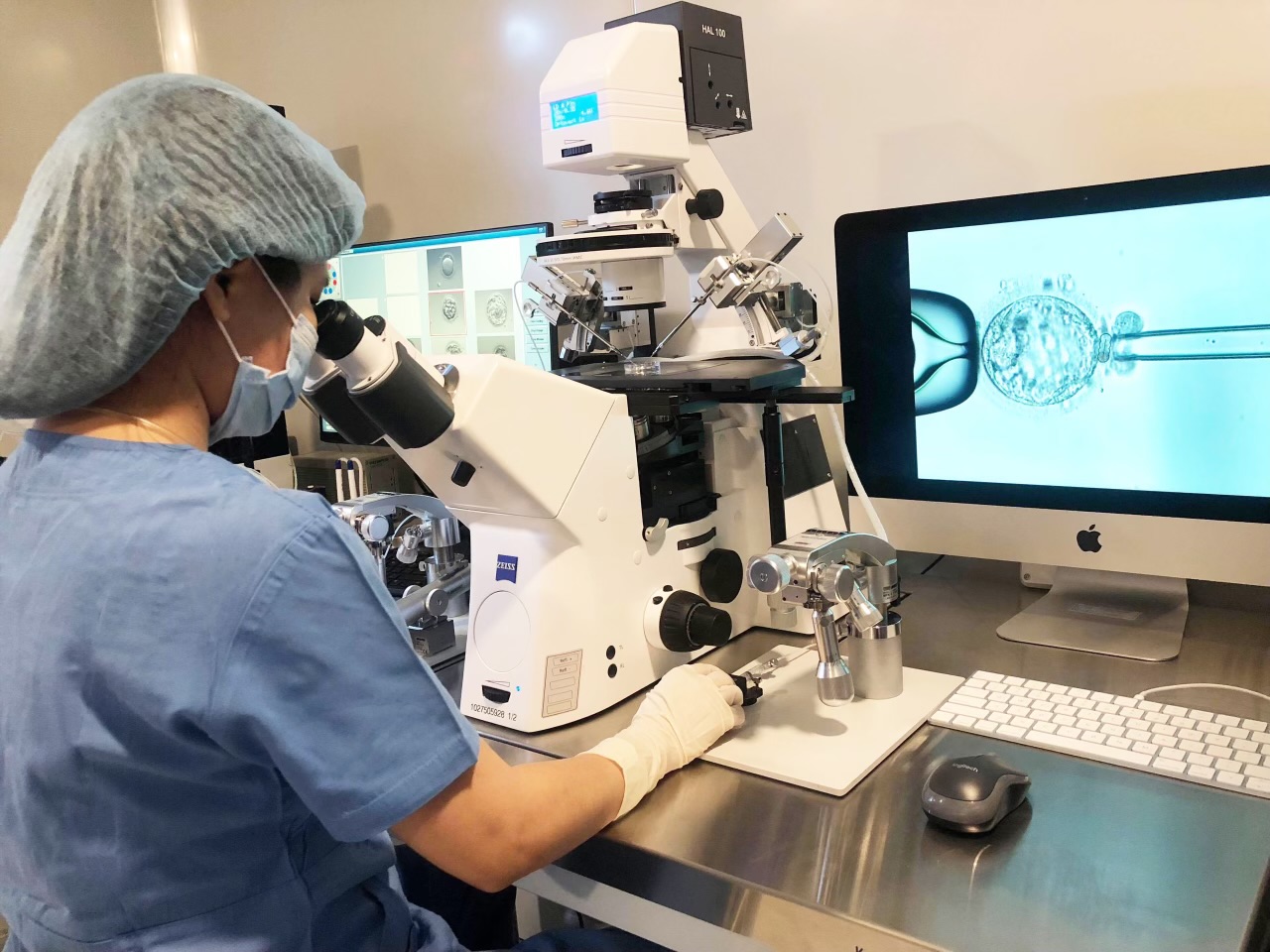
Sinh thiết phôi - một trong những bước quan trọng trong quá trình thực hiện kỹ thuật PGT-M
Vậy sau chuyển phôi thành công và mang thai, việc quản lý thai kỳ của người mẹ có gì cần đặc biệt lưu ý không thưa bác sĩ?
Do xét nghiệm PGT-M vẫn chỉ là xét nghiệm sàng lọc nên bệnh nhân sau khi chuyển phôi sau PGT-M sẽ được khuyến cáo thực hiện đầy đủ các xét nghiệm tiền sản thường quy bao gồm các xét nghiệm sinh hóa và siêu âm. Đồng thời, bệnh nhân còn được khuyến cáo thực hiện sinh thiết gai nhau ở tuần thứ 10-12 hoặc tiến hành chọc ối ở tuần thứ 15-18 để đảm bảo 1 thai kỳ khỏe mạnh.
Trẻ sau sinh cũng được khuyến cáo thực hiện các xét nghiệm di truyền để đảm bảo loại bỏ hoàn toàn gen mục tiêu gây bệnh, đồng thời sẽ theo dõi các triệu chứng lâm sàng của trẻ, ít nhất qua giai đoạn khởi phát bệnh của đứa con đó.
Xin cảm ơn bác sĩ!
Tính đến năm 2024, hệ thống IVFMD đã thực hiện sàng lọc bệnh di truyền cho gần 300 cặp vợ chồng mang gen bệnh; chuyển khoảng 600 phôi không mang gen biểu hiện bệnh; hơn 200 em bé khỏe mạnh đã ra đời. Hiện tại, gần như đã có thể sàng lọc toàn bộ các đột biến đơn gen (> 90%). Nhiều ca bệnh hiếm cũng được bệnh viện Mỹ Đức thực hiện thụ tinh trong ống nghiệm kết hợp kỹ thuật PGT-M thành công.
Hơn 30 bệnh lý di truyền và nhiều bệnh di truyền hiếm gặp đã được phát hiện và chẩn đoán thành công, mang lại niềm tin, hạnh phúc cho hàng trăm gia đình.




