Rung lắc gây tử vong ở trẻ
Rất nhiều các bậc phụ huynh cẩn thận trong việc chăm sóc, yêu thương trẻ nhưng đã vô tình làm hại đến sức khoẻ lâu dài của trẻ
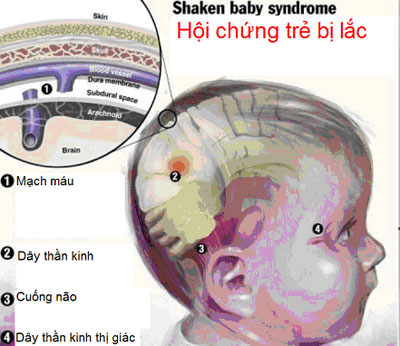
Có thể bạn chưa bao giờ nghe tới hoặc chưa từng chú ý đến hội chứng này. Hội chứng này mang tên trẻ bị lắc (Shaken Baby Syndrome - SBS) được mô tả lần đầu tiên vào những năm 1970, nhưng được sự chú ý và nghiên cứu đặc biệt vào khoảng 10 năm gần đây.
Gây tử vong khi bế xốc trẻ rung lắc
Hội chứng này là dạng nặng của chấn thương đầu và não gây ra bởi rung lắc mạnh ở trẻ sơ sinh hoặc trẻ nhỏ. Hội chứng này thường xảy ra ở trẻ dưới 2 tuổi, tuy nhiên có thể xảy ra với trẻ 5 tuổi và gặp nhiều nhất ở trẻ dưới 9 tháng. Tại Mỹ, Trung tâm quốc gia kiểm soát hội chứng trẻ bị lắc ước tính khoảng 1.200 đến 1.400 trẻ bị chấn thương hoặc chết do rung lắc mỗi năm.
Con số này có thể cao hơn nhiều bởi nhiều trường hợp không phát hiện được.
Động tác bế và rung lắc của người lớn đối với trẻ ở các quốc gia có thể khác nhau và tùy theo tập quán sinh hoạt. Sự nguy hiểm nhất đề cập trong bài này là những rung lắc khi bế xốc trẻ trong tư thế đứng và không giữ cố định cổ, để cho cổ di chuyển theo hướng trước sau. Tuy nhiên, nguy hiểm vẫn xảy ra khi bế trẻ ở mọi tư thế mà rung lắc mạnh với cường độ cao hoặc dừng hay va chạm đột ngột.
Các nghiên cứu cho thấy, những tổn thương có thể xảy ra chỉ với 5 giây rung lắc. Rung lắc mạnh có thể gây ra những tổn thương não vĩnh viễn. Trường hợp rất nặng có thể dẫn tới chết.
|
Cho đến nay, vẫn còn nhiều tranh cãi về mức độ và tư thế như thế nào là nguy hiểm cho trẻ. Trước tiên phải nói rằng những đung đưa nhẹ nhàng không gây nguy cơ này. Nhìn chung, các chuyên gia cho rằng một số động tác như tung trẻ lên không, rung trên đầu gối, đeo hoặc mang khi chạy thể dục, lắc trong võng hay đu ở mức độ thông thường không gây ra hội chứng này. |
Khi bị rung lắc, xương sọ mềm và dẻo của trẻ không chịu được những lực này, sẽ chuyển lực tới não, khi não không có sự di chuyển đồng bộ và gây ra sự va đập trở lại tới xương sọ, làm dập não, tăng áp lực, phù và chảy máu trong não. Các tĩnh mạch lớn dọc theo phía ngoài não cũng mỏng manh và dễ rách, gây chảy máu, máu tụ dưới màng cứng, ngoài màng cứng, dưới màng nhện, tăng áp lực nội sọ.
Những tổn thương này có thể là vĩnh viễn. Tuy nhiên, những tổn thương này không thể thấy được từ bên ngoài bằng mắt thường. Nhiều trường hợp tổn thương trong não nhẹ rất khó phát hiện. Ngoài ra, tổn thương khác rất thường gặp ở mắt, do chảy máu võng mạc, có thể gây nên giảm thị lực hoặc mù. Các chấn thương khác có thể gặp ở cổ hay cột sống, hay xương sườn.
Gây chậm phát triển trí tuệ
Những tổn thương lâu dài bao gồm chậm phát triển trí tuệ, thị lực kém, rối loạn hành vi nói và nghe, động kinh, tổn thương kỹ năng định hướng nhận thức và cũng có thể tử vong. Nhiều tổn thương lâu dài chỉ phát hiện được khi trẻ đã lớn, trên 6 tuổi. Những điều trị tổn thương này đòi hỏi chi phí tốn kém, với kỹ năng chuyên sâu và nỗ lực lâu dài.
Các nguyên nhân lại rất thông thường và không bởi tai nạn. Hầu hết các trường hợp gây ra khi đứa trẻ khóc liên tục không ngừng và không dỗ được khiến cho cha mẹ hoặc người chăm sóc nỗ lực làm đứa trẻ ngừng khóc hoặc những người này trong tình trạng bực bội, mất kiên nhẫn và kiểm soát. Những nỗ lực này được thể hiện bằng cách rung lắc trẻ với cường độ cao hoặc có các hành vi mạnh hay có tính bạo lực hơn. Hiện tượng này phổ biến một cách không cố ý và không hề chủ tâm gây nguy hiểm cho trẻ.
Cần lưu ý rằng, rất nhiều trẻ không có triệu chứng rõ rệt bên ngoài. Các dấu hiệu rõ rệt hơn bao gồm: Trẻ bị kích thích mạnh, thay đổi hành vi thông thường, không tiếp xúc: Đờ đẫn, lơ mơ, hoặc ngủ mê mệt, trương lực cơ giảm (cơ nhẽo); Da xanh tái, nhìn thấy rõ nhất vùng trán; Ăn, bú khó, khó nuốt hoặc nôn không có lý do rõ ràng; Khó thở, ngừng thở hoặc co giật; Những dấu hiệu cho thấy chấn thương cổ, sưng nề, cứng cổ, nghẹo về một bên, khó quay.
|
Chẩn đoán, sơ cứu và điều trị ban đầu Chẩn đoán: Thường không nhìn thấy các triệu chứng của tổn thương từ bên ngoài. Tuy nhiên, bác sĩ nhãn khoa có thể phát hiện chảy máu võng mạc mắt khi soi đáy mắt. Khi nghi ngờ, các bác sĩ nhi khoa có thể tiến hành chụp cắt lớp hoặc chụp cộng hưởng từ để tìm thương tổn. Sơ cứu ban đầu: Hãy gọi cấp cứu, đừng cố vận chuyển trẻ tới bệnh viện trên các phương tiện thông thường; Đừng bế xốc trẻ lên hay cố gắng lắc thêm làm cho trẻ tỉnh lại; Không cho trẻ ăn lúc này; Nếu đứa trẻ ngừng thở trước khi có cấp cứu hỗ trợ, cần phải hô hấp nhân tạo để trợ giúp; Nếu trẻ có nôn và không có nghi ngờ chấn thương cổ, có thể xoay đầu trẻ nhẹ nhàng về một phía để tránh sặc và ngừng thở. Nếu có nghi ngờ chấn thương cổ, tránh xoay trở trẻ và bảo vệ cẩn thận vùng cổ. |
(Còn nữa)