Suýt mất mạng khi sinh, sản phụ kể lại biến chứng kinh hoàng mẹ bầu sinh mổ không nên chủ quan
Trải qua lần sinh nở thập tử nhất sinh, bà mẹ người Singapore quyết định chia sẻ lại câu chuyện của mình để các mẹ bầu khác nâng cao cảnh giác về một biến chứng nguy hiểm khi sinh con.
Ngày dự sinh của cô Siti Yunos là vào tháng 9, nhưng mọi thứ bất ngờ thay đổi khi bác sĩ phát hiện cô bị nhau tiền đạo. Hôm 22/8, Yunos đã sinh hạ bé trai Muhamad Adil, nặng 2,07kg và hoàn toàn khỏe mạnh. Nhưng cô vẫn quyết định chia sẻ câu chuyện của mình như một lời nhắc nhở dành cho những bà bầu khác.
Nguy hiểm đe dọa tính mạng khi bị nhau tiền đạo
Yunos kể: "Cả hai lần sinh trước của tôi đều là sinh mổ. Gần đây, tôi mới biết rằng, nếu bạn đã sinh mổ 2 lần liên tiếp thì khả năng cao tới lần mang thai thứ 3, bạn sẽ bị nhau tiền đạo. Vì vậy, tôi rất muốn giúp nâng cao nhận thức của mọi người về chứng nhau tiền đạo ở sản phụ".
Cô cho biết: "Tôi đã nhiều lần bị chảy máu trong tam cá nguyệt thứ nhất. Nhưng ngay cả lúc đó, bác sĩ vẫn không phát hiện tôi bị nhau tiền đạo dù tôi luôn hoàn tất các buổi khám thai, siêu âm định kỳ".
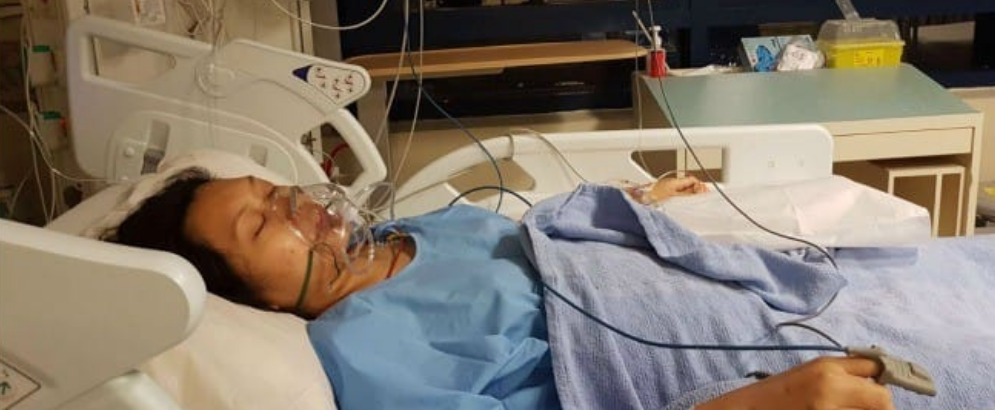
Cô Yunos sinh mổ 2 lần và đến lần mang thai thứ 3 cô bị nhau tiền đạo.
Theo Mayo Clinic (trung tâm y tế học thuật phi lợi nhuận của Mỹ): "Chảy máu âm đạo có màu đỏ tươi mà không gây đau trong nửa thứ hai của thai kỳ là dấu hiệu chính của nhau tiền đạo". Một số sản phụ còn xuất hiện cơn gò cùng với hiện tượng ra máu.
Với Yunos, cô được xác nhận bị nhau tiền đạo khi mang thai 20 tuần. Thời điểm này, Yunos đi siêu âm giữa thai kỳ theo lịch. "Phần tồi tệ nhất là, ngay khi biết về chẩn đoán nhau tiền đạo của tôi, vị bác sĩ từng giúp tôi sinh bé thứ hai lại từ chối thực hiện ca sinh nở thứ ba này. Bởi nhau tiền đạo cực kỳ nghiêm trọng, chỉ xảy ra với 1/200 phụ nữ".
Điều đáng nói là Yunos còn bị nhau tiền đạo hoàn toàn, nghĩa là nhau thai che kín cổ tử cung. Cô kể: "Vậy là ở tuần thai thứ 20, tôi phải tìm kiếm một bác sĩ sản khoa chuyên về các ca mang thai nguy cơ cao".
Kể từ tháng 6 trở đi, Yunos buộc phải nghỉ làm bởi cô gặp khó khăn trong việc đi lại. "Vào tháng 7, khi tôi mang thai được 30 tuần, tình trạng xuất huyết nghiêm trọng buộc tôi phải nhập viện ở Mount Elizabeth". Hai tuần sau, cảm nhận được máu đã ngừng ra, Yunos năn nỉ bác sĩ cho phép mình xuất viện, nhưng cô đã lầm.
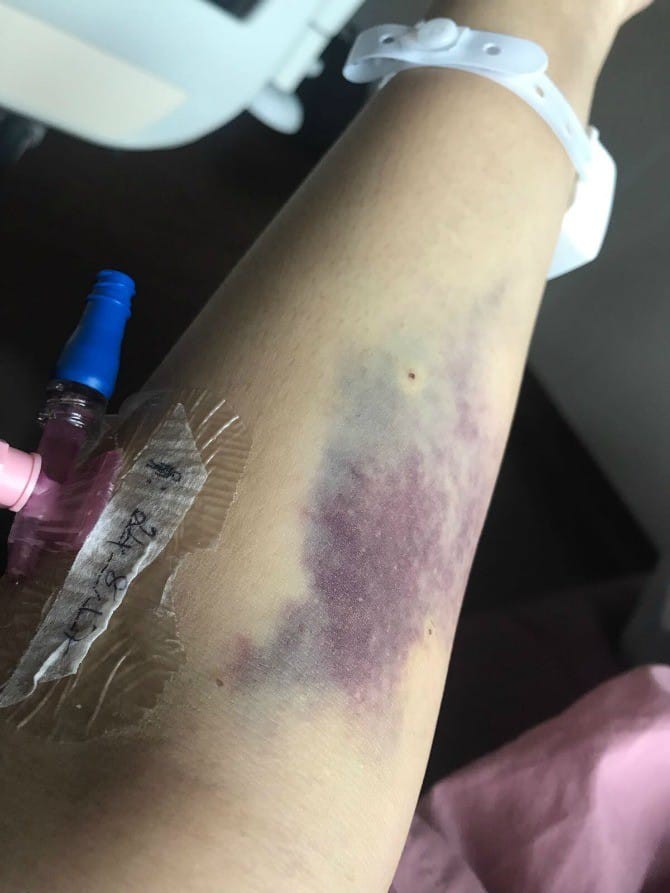
Yunos đã phải truyền tổng cộng tất cả 7 túi máu.
Biến chứng khi sinh và ca sinh mổ kéo dài từ 8h sáng đến 3 rưỡi chiều
Người mẹ 3 con nhớ lại: "Ở tuần thai 32, tôi lại ra máu lần nữa. Rốt cuộc, tôi phải gọi xe cứu thương lúc 1 giờ sáng và tới gấp Bệnh viện KK".
Cuối cùng, em bé đã chào đời vào 22/8 ở tuần thai thứ 34 bằng phương pháp mổ sinh. "Tôi là một trong những ca phẫu thuật lớn nhất ngày hôm đó ở bệnh viện. Kế hoạch mổ sinh đã được lên sẵn và bác sĩ phẫu thuật từ Bệnh viện Tan Tock Seng cũng tham gia. Còn có sự góp mặt của nhóm chuyên gia xử lý những trường hợp nguy cơ cao của Bệnh viện KK nữa".
Bên cạnh nhau tiền đạo, Yunos còn bị nhau cài răng lược. Tình trạng này xảy ra khi các mạch máu và các bộ phận khác của nhau thai phát triển sâu vào thành tử cung. Thông thường, nhau thai tự tách khỏi thành tử cung sau sinh, nhưng với nhau cài răng lược, một phần hoặc toàn bộ nhau thai vẫn dính chặt vào tử cung, gây mất máu nghiêm trọng sau sinh. Điều này cũng đồng nghĩa với việc sẽ phải truyền máu nhiều lần trong quá trình thực hiện ca mổ sinh. Do nguy cơ đe dọa tính mạng sản phụ nên một số trường hợp, bác sĩ sẽ phải tiến hành cắt bỏ tử cung để kiểm soát việc chảy máu.
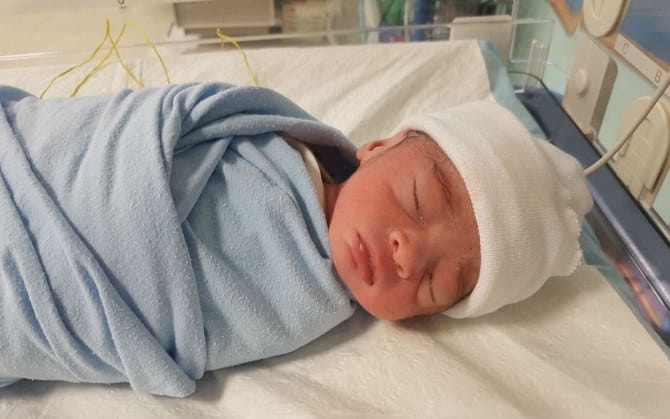
Bé Muhamad Adil chào đời khỏe mạnh với cân nặng 2,07kg.
Yunos cho biết: "Tôi đã rất may mắn khi không cần phải giải quyết tổn hại ở bàng quang bởi nhau thai của tôi cũng xâm lấn cả bàng quang".
Riêng về việc truyền máu, bác sĩ đã chuẩn bị sẵn 4-5 túi máu nhưng rốt cuộc Yunos cần tới 7 túi. "Tôi vào phòng mổ lúc 8 giờ sáng và ca phẫu thuật kết thúc lúc 3h30 chiều. Tôi vẫn phải nằm trong khoa chăm sóc đặc biệt 1 ngày".
Tới thời điểm này, Siti Yunos đang hồi phục tốt. Tuy nhiên, cô vẫn còn rất yếu do liên tục phải nằm giường. Hiện tại, một bác sĩ vật lý trị liệu đang giúp cô hồi phục khả năng đi lại bình thường.
Sản phụ nào dễ bị nhau tiền đạo?
Nhau tiền đạo được xem là phổ biến hơn với những phụ nữ:
- Bị nhau tiền đạo trong một lần mang thai trước.
- Từng sinh mổ (số lần sinh mổ càng nhiều thì nguy cơ nhau tiền đạo càng cao).
- Từng thực hiện một dạng phẫu thuật tử cung khác.
- Mang nhiều hơn 1 thai.
- Từ 35 tuổi trở lên.
- Có thói quen hút thuốc lá.
- Có thói quen sử dụng cocaine.
Lời khuyên dành cho các bà mẹ khác
Theo Yunos, trong trường hợp bạn nhiều lần sinh mổ, hãy chắc chắn đã kiểm tra nguy cơ nhau tiền đạo.
Ngoài ra, hãy đọc thật nhiều, tìm hiểu thật nhiều về bệnh lý này. Các mẹ rất dễ xem nhẹ hay bỏ qua nhau tiền đạo, nhưng thực tế, nhau tiền đạo là bệnh lý tiềm ẩn rủi ro rất cao với mẹ và bé.
Nhau thai là cơ quan phát triển bên trong tử cung người phụ nữ trong thai kỳ. Nó đảm nhận cung cấp oxy và dưỡng chất cho thai nhi cũng như loại bỏ chất thải của bé. Nhau thai kết nối với thai nhi qua dây rốn. Trong phần lớn trường hợp mang thai, nhau thai bám vào tử cung ở phía trên hoặc bên cạnh.
Nhau thai tiền đạo xảy ra khi nhau thai nằm ở vị trí thấp bất thường trong tử cung, che phủ một phần hoặc toàn bộ cổ tử cung vốn là cổng ra của tử cung. Với các sản phụ sinh thường qua đường âm đạo, em bé từ tử cung đi vào cổ tử cung và xuyên qua đường dẫn sinh (birth canal).
Với sản phụ bị nhau tiền đạo, khi cổ tử cung mở ra trong quá trình chuyển dạ, nó có thể làm rách các mạnh máu nối nhau thai với tử cung. Hậu quả là chảy máu và khiến cả mẹ lẫn bé đối mặt với nguy hiểm. Nhau tiền đạo có thể gây chảy máu nghiêm trọng trong quá trình mang thai và sinh nở.
Nguồn: Parent
